白内障手術をはじめ、
眼科全ての疾患の診療に対応します
目は全長約24mmの大変小さな組織ですが、感覚情報の約90%は目から入る情報だといわれています。それだけに目はとても大切で、良好な視機能を維持することは、患者さまの日常生活の質に直結します。
当院では、この目に生じる疾患はもとより、まぶた、さらには目の奥に生じる疾患も含め、長年の経験を生かして、眼科全ての疾患に対応いたします。白内障日帰り手術も行っており、目の気になる症状がありましたら、何なりとご相談ください。
屈折異常
いわゆる近視、遠視、乱視といった、像が正確に目の奥の神経である網膜上に結べない状態をいいます。
多くの患者さまが、この問題で受診されます。屈折異常が生じる原因は、主に目の長さ(眼軸長)、角膜の変形、水晶体の位置により生じますが、眼鏡、コンタクトレンズにより矯正し、良好な視機能が得られるようにします。屈折異常の程度、左右眼での差などにより、患者さまの状態に最も適した矯正方法、矯正度数を相談し処方させていただいています。
老視(老眼)
多くの患者さまが、50歳を超えた頃から老視(老眼)で受診されます。手元にピントを合わせる調節機能が加齢により低下してくるために生じます。屈折異常と同じように眼鏡で補正するため、屈折異常と大変混同されることが多いですが、屈折異常とは病態の異なるものです。
屈折異常と老視を併せ持つ患者さんは大変多くおられ、患者さまの生活状況、目の屈折、調節状態に合せて、適切な眼鏡を処方しております。単焦点の老眼鏡だけでなく、遠近、遠中、中近といった患者さまの生活に合せた多焦点眼鏡の相談、処方も多くしております。
こどもの遠視・弱視
三田市でも3歳児健診に屈折度を測定する眼科機器が導入され、3歳児健診で遠視が疑われた幼児が、当院を紹介受診され、診療させていただく機会が増えてきました。幼児期に遠視があると、その子の持っている調節力を使って遠視を矯正して物を見ようとするため、目に余分の負担がかかり、視力が十分に発達しない弱視が生じたり、過度の調節による調節性内斜視が生じるなどの危険があります。
検査用の点眼薬を用いて、正確な屈折度を測定した上で、余分の負荷を除くための矯正眼鏡をかけていただき、治療を行います。重症例では、兵庫県立こども病院等と密接に連携して、治療を行っています。
角膜上皮障害
眼球の最も前方にある透明な組織である角膜の中で、最も表層の、涙液、空気に接している表面の組織に生じる障害をいいます。ドライアイ、コンタクトレンズ障害、外傷、感染等種々の原因により、様々な角膜上皮障害が生じます。細隙灯顕微鏡を用いて、フルオレセインで角膜上皮を染色して観察し診断します。原因を取り除き、抗菌点眼薬、角膜保護点眼薬等で治療し、透明で傷の無い角膜上皮に戻します。
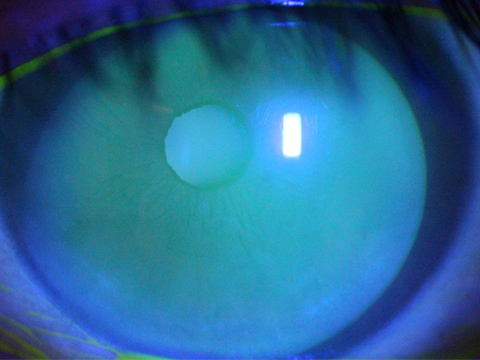
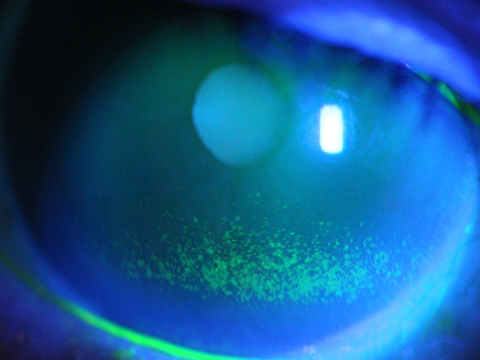
白内障
大変多くの患者さまが白内障の治療で受診されます。水晶体と呼ばれる眼球内のレンズが混濁してくる疾患ですが、多くは加齢により生じ、50歳代で約半数に混濁が生じてくるともいわれています。進行の程度は個人差が大きく、初期の段階では、進行を抑制する点眼薬を用いて治療しますが、根本的な治療には手術が必要になります。手術の時期は患者さまとの相談になりますが、手術の進歩、安全性の向上により、手術を行う時期が以前より早くなってきています。
高度近視の患者さまは、白内障手術を行い、人工レンズに入れ替えることにより、近視も同時に軽減できます。また、水晶体が前方に圧迫し、急性緑内障発作が起こりやすくなっている患者さまは、人工レンズに入れ替えることで圧迫が除去され、急性緑内障発作が生じる危険性がなくなります。どちらも一石二鳥の効果があり、特に早めの手術をおすすめしています。
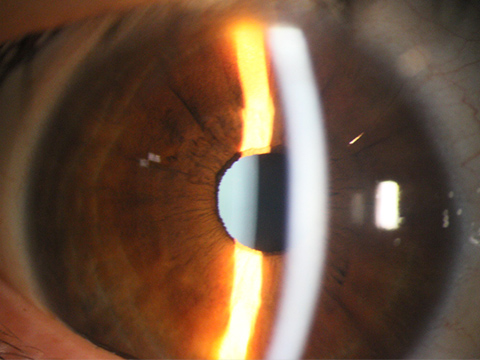
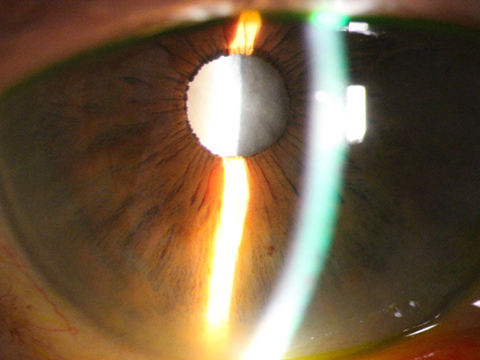
後発白内障
白内障の手術を受けてから数か月~数年後に、白内障術後は良く見えていたのが、また徐々に霞が生じて、見えにくくなってきたと訴えられる患者さまが多くおられます。
その原因としてよく見られるのが、手術の際に眼内レンズを入れるために残しておいた水晶体嚢(後嚢)が徐々に濁ってきて、見えにくくなってくるもので、「後発白内障」と呼ばれています。白内障術後比較的高い頻度で生じますが、YAGレーザーを用いて混濁した後嚢を切開開放することにより、視力が改善します。
手術は、散瞳した上で、レーザー用のコンタクトレンズを装着し、YAGレーザーで後嚢を切開しますが、5-10分程度で終了し、レーザーの痛みは全くありません。そのまま帰宅でき、多くの場合数時間後には視力改善を自覚されます。


緑内障
緑内障は40歳で20人に1人が罹患しているといわれています。それほど多い病気であるにもかかわらず、初期にはほとんど自覚症状が出ないため、気付かずに進行している患者さまが多くみられます。当院を受診される患者さまに対しては、訴えがなくても、眼底検査、眼圧検査等の簡易検査は行っておりますが、簡易検査で緑内障の疑いがある場合には、さらに眼底写真、視神経周囲の三次元撮影、視野検査などのより精密な検査を行って、緑内障の有無・程度の診断をしております。
治療は眼圧を低下させる点眼薬を用いて、進行を抑制します。現在様々な作用機序の異なる点眼薬が保険適応されており、それらを組み合わせて治療しますが、残念ながら完治させることができる疾患ではなく、長期にわたり眼圧をコントロールしながら、進行していないか経過観察を行っていくことになります。どうしても眼圧のコントロールが難しい場合は、緑内障手術を行いますが、緑内障手術も眼圧を低下させる手術で、緑内障を完治させたり、元に戻したりできるのものではありませんのでご理解ください。
飛蚊症
大変多い症状で、特に白い壁や空を見たときに、視野の中に浮遊物が見え、目を動かすと一緒について動くというのが、最も典型的な訴えです。眼球の中は硝子体と呼ばれる透明なゼリー状の物質で満たされており、加齢変化により硝子体内のゲル状の物質が見えていることが多く、多くは問題の生じない生理的な症状のことが多いです。
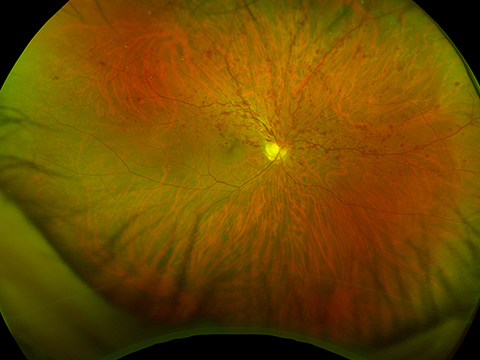
しかし、中には硝子体が加齢変化で網膜からはがれることにより、飛蚊症がはっきり見えるようになると共に、網膜を牽引して出血が生じたり、網膜に破れ目を作り(網膜裂孔)、そこから網膜がはがれて網膜剥離を生じることがあり注意が必要です。当院ではまず負担のほとんどない、超広角走査型レーザー検眼鏡で網膜の撮影を行い(網膜の80%の領域を撮影できるとされています)、必要に応じて散瞳の上、精査する二段階の検査法を行っています。今まで、第一段階の超広角走査型レーザー検眼鏡による網膜の撮影のみでも、多くの網膜裂孔、網膜剥離が生じた患者さまを見つけることができています。
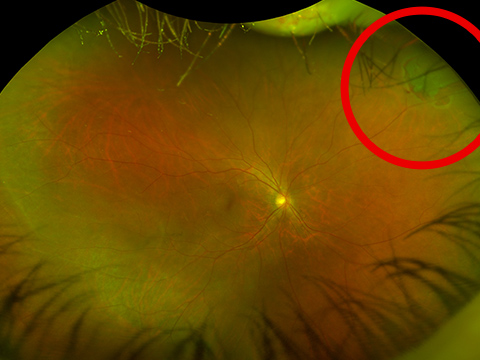

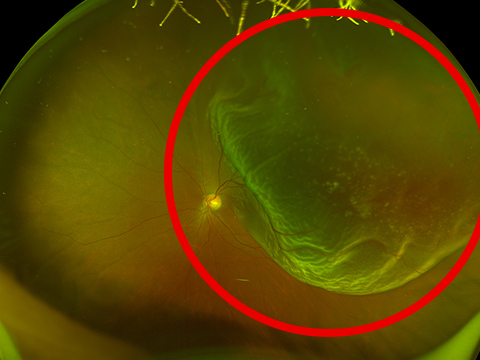
光視症
眼球を動かしたり、暗い部屋に入ると、視野の端の方で、光が走ったように見えるというのが、最も典型的な訴えです。
硝子体が網膜から剥がれようとして、網膜を牽引することにより生じている症状で、多くは症状のみで問題は生じませんが、中には飛蚊症と同様に硝子体が網膜を牽引することにより、網膜の破れ目(網膜裂孔)を作り、そこから網膜がはがれて網膜剥離を生じることがあり注意が必要です。飛蚊症と同じ検査を行います。
網膜静脈閉塞症
目の奥の網膜には網膜血管が走行しており、網膜に酸素や栄養を送っています。この網膜血管の内、静脈が閉塞した状態をいいます。
網膜静脈が閉塞すると、血液の還流が悪くなり、血液が網膜表層に漏れ出して出血が生じます。目の奥を観察することにより、比較的容易に診断できます。網膜静脈の閉塞部位により出血の範囲は異なりますが、黄斑部と呼ばれる網膜の中央部が腫れた状態になると(黄斑浮腫)、急激に視力が低下します。
治療は、抗VEGF薬と呼ばれる薬剤を目の中に注射し、黄斑浮腫を軽減させる治療が第一選択になります。病状によって、網膜の血液が十分に供給されていない部位に、レーザー光凝固術を併用して行うことも行われます。
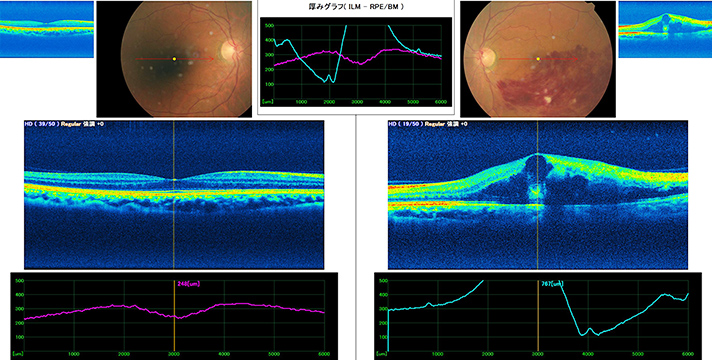
黄斑上膜(黄斑前膜)
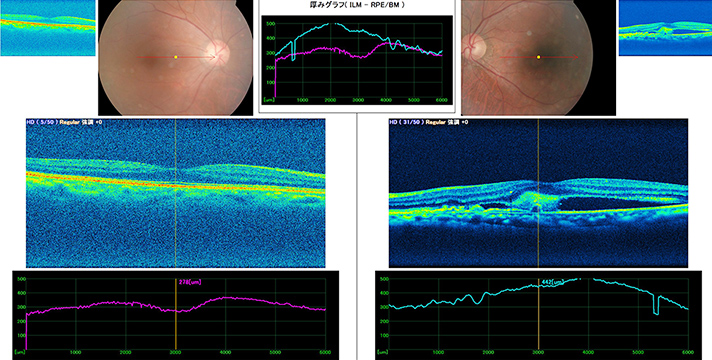
近年、物が見えにくくなってきたり、物が歪んで見えるといった訴えの患者さまに対し、光干渉断層計(OCT)検査を行うことにより、短時間の検査でより正確に、この疾患が生じているかどうかを診断できるようになりました。
黄斑部と呼ばれる、網膜中心部の網膜表面に膜が形成されてくる疾患で、加齢により生じることが多く、軽度の場合は経過を観察することが多いですが、自覚症状が強い場合には手術の相談をさせていただいています。

黄斑円孔
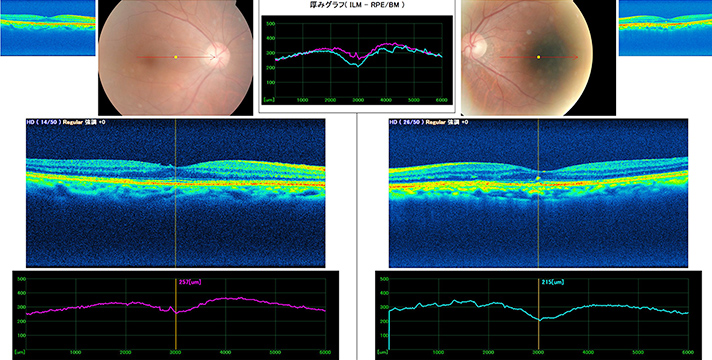
網膜の中心部(黄斑部)に網膜が破れて穴が空く病気で、眼球内部の硝子体と呼ばれる組織が萎縮して網膜を牽引し、組織構造の弱い黄斑部に穴が空く場合がまれに見られます。
光干渉断層計(OCT)検査を行うことにより、比較的容易に診断することができます。硝子体牽引を取り除いて、黄斑部の網膜構造を回復させるため、早期の硝子体手術をおすすめしています。

加齢黄斑変性
感覚情報の約90%は目から入る情報だといわれていますが、この“見る”という機能のほとんどは、目の中でも黄斑部と呼ばれる中心部の網膜で行われています。加齢黄斑変性はこの網膜中心部の黄斑部網膜に生じる疾患で、加齢黄斑変性の中でも、滲出型と呼ばれるタイプでは、網膜の後ろの脈絡膜と呼ばれる組織から、異常な新生血管が網膜側に侵入してきて、黄斑部網膜が障害されます。光干渉断層計(OCT)検査を行うことにより、網膜の組織的構造を詳しく検査し、病状の程度を判断することができます。
治療は網膜静脈閉塞症の治療と同じように、抗VEGF薬と呼ばれる薬剤を目の中に注射し、脈絡膜新生血管の活動性を低下させる治療が第一選択になります。新しく保険適応された抗VEGF薬もいくつか出てきており、治療薬剤の幅が広がってきています。完全治癒させることが難しい疾患で、根気よく治療を続ける必要があります。
これら以外にも様々な眼科疾患があり、各疾患の詳細は、以下のリンク先をご参照ください。
当院では、さまざまな疾患に対応するため、神戸大学病院、大阪大学病院、兵庫医科大学病院、兵庫県立こども病院、三田市民病院、市中病院等と密接な関係を保つと共に、最新の眼科医療機器を用いて診断・治療を行っております
当院の主な診断・治療機器diagnostic & therapeutic devices
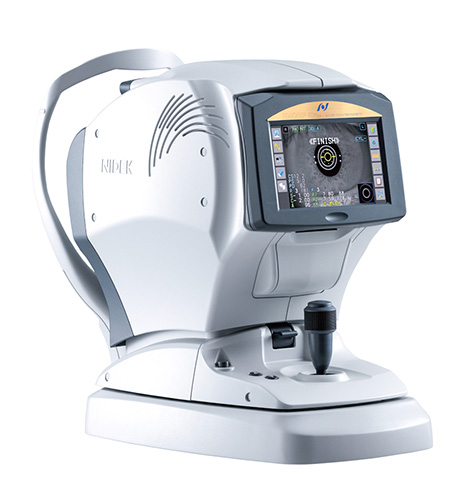
NIDEK オートレフケラト/トノ/パキメータTONOREF®III Plus
患者さまの近視・遠視・乱視といった屈折度、眼圧、角膜中心部の角膜の厚さ、角膜の曲率半径、角膜の形状等がこれ一台で測定できます。移動や時間の負担軽減と精度の高いデータ取得を両立しています。
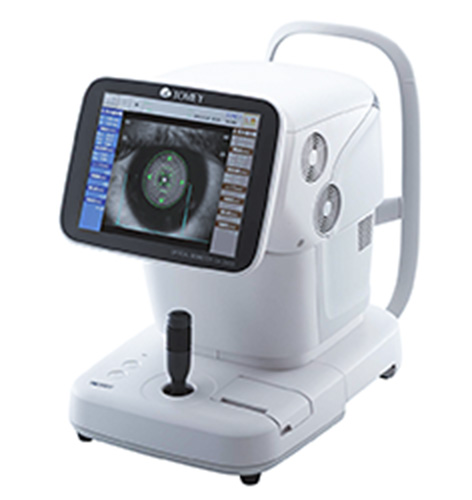
TOMEY 光学式眼軸長測定装置 OA-2000
目の一番前の角膜表面から網膜までの長さ(眼軸長)を測定します。同時に間にある角膜の曲率半径、角膜の厚さ、前房の深さ、水晶体の厚さ等を順に測定しています。患者様の眼内レンズ選択に必須の検査で、当院では得られたデータから誤差が少ないとされるBarrett UⅡ計算式を用いて、眼内レンズの度数計算を行っています。また当院では学童期の近視における近視進行の程度を判断する指標の一つとして、眼軸長の変化を活用しています。
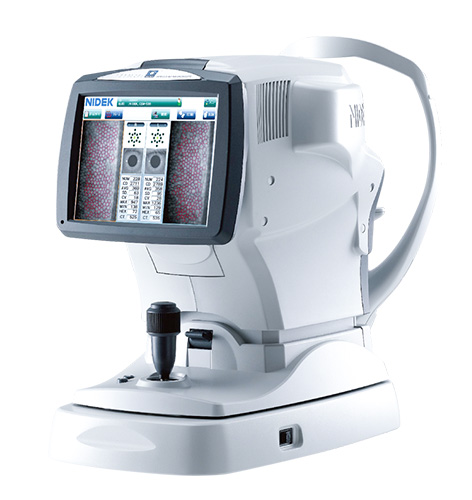
NIDEK スペキュラーマイクロスコープ CEM-530 PARACENTRAL®
角膜の最も深層にある角膜内皮細胞は、角膜の水分を角膜外に排出し角膜の透明性を保つ大変重要な役割を果たしています。角膜内皮細胞が大きく障害されると角膜の透明性を維持できなくなります。この角膜内皮細胞を撮影する眼科機器で、主に白内障手術等の手術前後の変化の測定に使用しています。
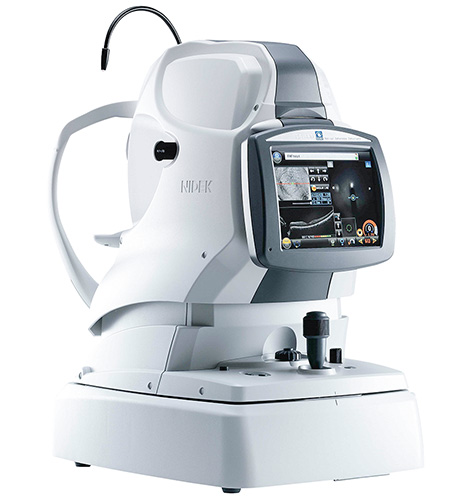
NIDEK 眼底カメラ付き光干渉断層計 Retina Scan Duo
眼底写真を撮影すると共に、眼底三次元画像解析(OCT検査)を行い、網膜の立体的な組織像を撮影できます。黄斑部疾患の診断には必須の検査機器で、視神経乳頭周囲の網膜神経線維厚を測定し、緑内障診断にも用います。

NIKON OPTOS 超広角走査型レーザー検眼鏡
網膜の約80%の領域を無散瞳で撮影できる、超広角の眼底撮影装置です。網膜裂孔、網膜剥離、網膜静脈閉塞症、糖尿病網膜症といった多くの眼底疾患の診断に活用しています。無散瞳で撮影可能なため、患者さまの負担を大きく軽減させることが可能です。
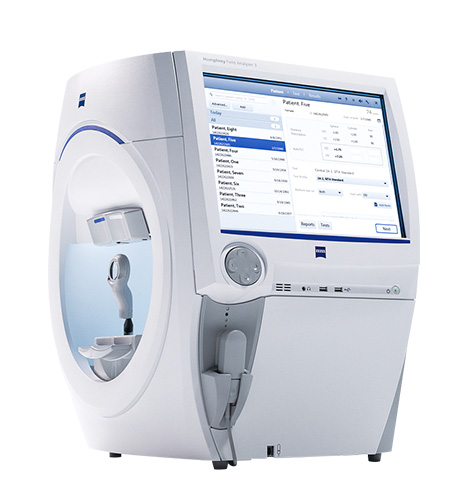
ZEISS ハンフリーフィールドアナライザー HFA3
視野測定を行う検査機器です。緑内障の診断、経過観察には必須ですが、緑内障以外にも様々な視野障害をきたす疾患があり、視野測定は視力測定と並んで、大変重要な眼科自覚的検査になります。

NIDEK マルチカラーレーザー光凝固装置 MC-500
網膜にレーザー光凝固を行う機器です。網膜裂孔の裂孔閉鎖、網膜静脈閉塞症、糖尿病網膜症の治療の一環としてのレーザー光凝固に使用します。

NIDEK 眼科用ヤグレーザ手術装置 YC-200
白内障の術後に眼内レンズが入るカプセルの後嚢が混濁し、再び視力が低下することがあります。この際に、混濁した後嚢をレーザーで破り、再び視力を回復させるためのレーザー機器です。

Welch Allyn スポット ビジョン スクリーナー
乳幼児から大人までの、主に近視、遠視、乱視といった目の屈折度を、迅速かつ的確に測定することを目的として開発された、携帯型の測定機器です。特に幼い子供の患者様や協力が得にくい患者様の目のスクリーニングに適しており、近年全国の多くの自治体の3歳児健診にも導入されています。